Alimentazione parentale
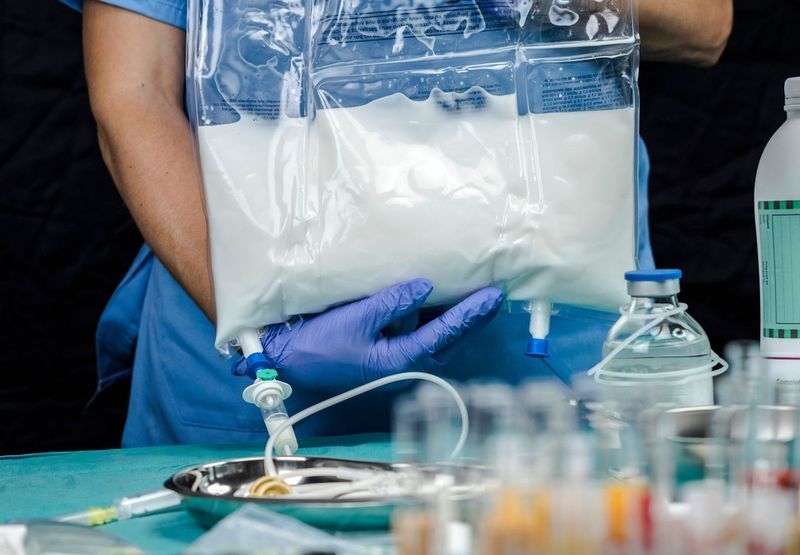
La nutrizione parenterale (NP) rappresenta una forma fondamentale di nutrizione artificiale utilizzata quando la via naturale (orale) o quella enterale (tramite sonda) non sono praticabili o sufficienti. Come funziona?
1. Che cos’è la nutrizione o alimentazione parenterale?
2. Quali sono i tipi di nutrizione parenterale?
3. In quali casi è opportuno utilizzare la nutrizione parenterale?
4. Quali sono i vantaggi della nutrizione parenterale?
5. Quali sono i rischi della nutrizione parenterale?
1. Che cos’è la nutrizione parenterale?
La nutrizione parenterale è un metodo di somministrazione di nutrienti direttamente nel flusso sanguigno, bypassando il tratto gastrointestinale. La nutrizione parenterale è composta da una miscela di nutrienti essenziali, tra cui:
- Carboidrati: generalmente sotto forma di glucosio
- Proteine: fornite come aminoacidi
- Grassi: in forma di emulsioni lipidiche
- Elettroliti: come sodio, potassio, calcio, magnesio, e fosfati
- Vitamine e minerali: essenziali per vari processi metabolici
- Acqua.
Le soluzioni o emulsioni vengono introdotte, attraverso l’uso di un Catetere Venoso Centrale (CVC esterno o CVC tipo PORT), nel flusso sanguigno e utilizzate subito dall'organismo.
2. Quali sono i tipi di nutrizione parenterale?
Esistono due tipi principali di nutrizione parenterale:
- Nutrizione parenterale totale (NPT): questo tipo di nutrizione fornisce tutti i nutrienti essenziali di cui il paziente ha bisogno per soddisfare i suoi fabbisogni nutrizionali giornalieri. È utilizzato quando il paziente non può assumere cibo per via orale o enterale, o quando il tratto gastrointestinale non può essere utilizzato in modo adeguato per l'assorbimento dei nutrienti. La composizione della soluzione nutrizionale è personalizzata in base alle esigenze specifiche del paziente, tenendo conto di fattori come età, peso, condizioni cliniche e necessità caloriche
- Nutrizione parenterale parziale (NPP): questo tipo di nurtizione fornisce solo una parte dei nutrienti necessari, mentre il resto viene assunto attraverso l'alimentazione orale o enterale. Può essere utilizzato quando il paziente è in grado di assumere parzialmente nutrienti per via orale o enterale, ma non è in grado di soddisfare completamente le proprie esigenze nutrizionali in questo modo. La NPP può essere utilizzata come un ponte per il ripristino della funzione intestinale normale, oppure come una forma di supporto nutrizionale a breve termine durante il recupero da interventi chirurgici o altre condizioni mediche.
La scelta tra NPT e NPP dipende dalle condizioni cliniche del paziente, dalla capacità del tratto gastrointestinale di assorbire i nutrienti e dalla durata prevista del trattamento. Entrambi i tipi richiedono un monitoraggio attento e regolare da parte del personale medico per garantire che il paziente riceva una nutrizione adeguata e per prevenire complicazioni.
Nutrizione Parenterale Domiciliare (NPD)
Una tendenza in forte crescita nelle ricerche recenti riguarda la NPD. Si tratta della possibilità di gestire l'infusione direttamente a casa del paziente, migliorando la qualità della vita e riducendo i tempi di ospedalizzazione, previa formazione dei caregiver.
3. In quali casi è opportuno utilizzare la nutrizione parenterale?
La nutrizione parenterale è indicata in una serie di situazioni cliniche in cui il paziente non è in grado di ottenere una nutrizione adeguata attraverso l'alimentazione orale o enterale. I casi in cui può essere opportuno utilizzare la nutrizione parenterale includono:
L'uso della NP è indicato in tutti i casi di insufficienza intestinale o quando il tratto gastrointestinale deve essere messo a riposo.** I casi clinici più comuni includono:**
- Malattie Infiammatorie Croniche Intestinali (MICI): come il Morbo di Crohn o la Rettocolite Ulcerosa in fase acuta.
- Sindrome dell'intestino corto: a seguito di ampie resezioni chirurgiche.
- Ostruzioni intestinali o ileo paralitico: dove il transito del cibo è impedito.
- Pazienti oncologici: durante cicli pesanti di chemio/radioterapia o in presenza di tumori dell'apparato digerente.
- Chirurgia maggiore: nel pre e post-operatorio di interventi complessi all'esofago o allo stomaco.
- Gravi stati di malnutrizione: per ripristinare le riserve energetiche in pazienti critici.
In tutte queste situazioni, la nutrizione parenterale fornisce ai pazienti i nutrienti essenziali necessari per mantenere la salute e sostenere il recupero. Tuttavia, è importante valutare attentamente i rischi e i benefici di questo tipo di trattamento e monitorare da vicino il paziente per prevenire complicazioni.
4. Quali sono i vantaggi della nutrizione parenterale?
La nutrizione parenterale offre una serie di vantaggi:
- Fornisce nutrizione completa: la nutrizione parenterale totale fornisce tutti i nutrienti essenziali di cui il paziente ha bisogno per soddisfare i fabbisogni nutrizionali giornalieri, quando il cibo per via orale o enterale non è possibile o insufficiente
- Evita il tratto gastrointestinale: poiché i nutrienti vengono somministrati direttamente nel flusso sanguigno, la nutrizione parenterale bypassa il tratto gastrointestinale. Ciò può risultare vantaggioso in situazioni in cui il tratto digestivo è compromesso o non funziona correttamente
- Consente un assorbimento diretto dei nutrienti: i nutrienti della nutrizione parenterale vengono assorbiti direttamente nel flusso sanguigno, consentendo un rapido accesso agli elementi nutritivi essenziali senza dover attendere il processo di digestione
- Consente un controllo preciso delle sostanze nutritive: la composizione della soluzione nutrizionale può essere personalizzata in base alle esigenze specifiche del paziente, consentendo un controllo preciso dei nutrienti somministrati come carboidrati, proteine, grassi, vitamine e minerali
- Offre supporto nutrizionale immediato: la nutrizione parenterale può essere avviata rapidamente quando c'è una necessità urgente di nutrizione, come in situazioni di emergenza o in pazienti gravemente malnutriti
- Promuove il recupero e la guarigione: fornendo al corpo i nutrienti necessari per sostenere la guarigione e il recupero, la nutrizione parenterale può contribuire a migliorare la prognosi dei pazienti in situazioni cliniche critiche o durante il periodo post-operatorio
- Migliora la qualità della vita: per i pazienti che non possono alimentarsi per via orale o enterale, la nutrizione parenterale può migliorare la qualità della vita fornendo una fonte affidabile di sostegno nutrizionale
- Si adatta a pazienti con disfagia o altre difficoltà nell'alimentazione: la nutrizione parenterale è particolarmente utile per i pazienti con disfagia grave o altre condizioni che rendono difficile o impossibile mangiare per via orale.
Sebbene la nutrizione parenterale offra numerosi vantaggi, è importante considerare anche i rischi e le complicazioni associate a questo trattamento e valutare attentamente i benefici rispetto ai potenziali svantaggi in ogni caso clinico.
5. Quali sono i rischi della nutrizione parenterale?
La nutrizione parenterale, pur offrendo importanti vantaggi, comporta anche una serie di rischi e complicazioni:
- Infezioni: l'inserimento e il mantenimento del catetere venoso per somministrare la nutrizione parenterale possono aumentare il rischio di infezioni, come le infezioni del sito di inserzione del catetere o le infezioni del flusso sanguigno (batteriemia o sepsi)
- Disturbi elettrolitici: l'equilibrio degli elettroliti nel corpo può essere alterato a causa di una composizione inadeguata della soluzione nutrizionale o di un eccesso di assunzione di determinati elettroliti, portando a problemi come iper o ipocalcemia, iper o ipokalemia e altre complicazioni elettrolitiche
- Complicazioni metaboliche: l'infusione di nutrienti può influenzare il metabolismo del paziente, causando problemi come iperglicemia, ipoglicemia, iperlipidemia o alterazioni metaboliche più complesse
- Disfunzione epatica: la nutrizione parenterale a lungo termine può portare a disfunzioni epatiche, come la steatosi epatica, l'epatomegalia e l'insufficienza epatica, a causa dell'elevato carico lipidico e della ridotta stimolazione della secrezione biliare
- Complicazioni gastrointestinali: nonostante il bypass del tratto gastrointestinale, possono comunque verificarsi complicazioni come la sindrome dell'intestino corto residua, la colecistite acalcolica o il rigetto intestinale
- Trombosi venosa: l'uso prolungato di cateteri venosi centrali può aumentare il rischio di trombosi venosa profonda o embolia polmonare
- Complicazioni meccaniche: il posizionamento o il movimento del catetere può causare complicazioni meccaniche come ematomi, pneumotorace, perforazione vascolare o emorragie
- Rischi psicosociali: l'uso a lungo termine della nutrizione parenterale può influenzare negativamente la qualità della vita del paziente, a causa delle limitazioni nell'alimentazione orale e dei vincoli legati alla gestione del trattamenti.
La nutrizione parenterale è un pilastro della medicina moderna che richiede un approccio multidisciplinare (medici, dietisti, infermieri). Grazie alla Nutrizione Parenterale Domiciliare, oggi molti pazienti possono continuare il trattamento in sicurezza tra le mura domestiche, mantenendo un elevato standard di cura.